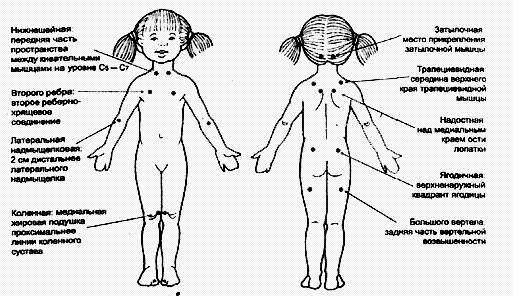
|
Симптомокомплекс, который развивается при вовлечении в патологический процесс одного или нескольких суставов, называется суставным синдромом. Диагностика этого синдрома в практике детского врача является иногда довольно трудной задачей. Прежде всего это можно объяснить существованием у детей большого количества заболеваний, протекающих с поражением различных костей и суставов, а также наличием необычной, стертой клинической картины болезни, особенно у пациентов, которые получают или получали накануне такие медикаменты, как стероидные гормоны, антибиотики. Иногда диагностику затрудняют скудность клинических проявлений, длительное скрытое течение болезни, моносимптомность поражения опорно-двигательного аппарата, что создает условия для маскировки заболевания под другие состояния. Суставные поражения в некоторых случаях опережают на какой-то промежуток времени типичные внесуставные проявления болезни. Характерные лабораторные изменения и рентгенологические признаки могут долгое время отсутствовать. Во всех этих случаях дифференциальная диагностика суставных поражений занимает достаточно длительный период времени (месяцы и даже годы). Кроме того, имеется значительная группа болезней, которые протекают с поражением околосуставных тканей и сопровождаются схожими с суставным синдромом клиническими проявлениями. К таким заболеваниям можно отнести бурсит локтевой сумки, тен-довагинит мышц ротаторов плеча, преднадколенниковый бурсит. Трудности диагностики вызываются также сложностью общения врача с маленьким пациентом, особенностями сбора у ребенка жалоб и анамнеза заболевания. И только изредка диагностика осуществляется по одному или нескольким специфическим признакам - патогномоничным симптомам (например, кожные бляшки при псориатическом артрите, высокий титр антител к ДНК при системной красной волчанке).
В то же время тщательно собранный врачом анамнез является одним из центральных и определяющих звеньев дифференциальной диагностики суставного синдрома у детей. Анамнез и объективное исследование содержат в себе 60-75% информации, необходимой педиатру для постановки диагноза. Лабораторные методы, рентгенологические и другие инструментальные исследования помогают уточнить характер поражения суставов лишь в некоторых случаях. Особенно важная роль среди анамнестических сведений при постановке диагноза отводится анализу болей.
| Органические причины | Функциональные расстройства |
| Боль возникает и днем, иночью Боль возникает в выходные днии во время школьных каникул Боль настолько сильна, чторебенок вынужден прервать игру или другое увлекательное занятие Боль локализована в суставеОдносторонняя боль Ребенок хромает или отказываетсяходить Описание болей поддается логическимобъяснениям с точки зрения анатомии Анамнестические данные: признакисистемного заболевания, включающие потерю массы тела, лихорадку, ночныепоты, высыпания на коже, диарею | Боль возникает только ночью Боль возникает преимущественнов дни занятий в школе Ребенок продолжает вести нормальныйобраз жизни Боль локализована между суставамиДвусторонняя боль Походка ребенка не меняется Описание болей нелогично, частос эффектом театральности и не совпадает с известными анатомическими илифизиологическими процессами Анамнестические данные: вовсех отношениях здоровый ребенок, в анамнезе могут быть минимальные невротическиерасстройства |
При проведении дифференциальной диагностики иногда причину аргралгий у ребенка помогают установить некоторые лабораторные исследования.
| Исследование | Выявляемые заболевания |
| Клинический анализ крови,включая подсчет тромбоцитов | Лейкозы |
| Скорость оседания эритроцитов | Инфекции |
| Рентгенография | Различные доброкачественныеи злокачественные опухоли костей |
| Радиоизотопное сканированиекости Активность мышечных ферментовв сыворотке крови | Остеомиелит (острый и хронический) |
Боли в суставах могут имитировать фибромиалгии. Фибромиалгия - это синдром хронической (длящейся более 3 мес), невоспалительной и неаутоиммунной диффузной боли неизвестной этиологии с характерными болевыми точками, выявляемыми при физикальном обследовании, при .котором больные часто жалуются на утреннюю скованность, усталость, проявления феномена Рейно и другие субъективные признаки, характерные для воспалитечьного процесса. Фибромиалгия встречается у детей старше 9 лет. Физикальное обследование и лабораторные данные не выявляют признаков воспаления или дегенеративных
процессов в суставах, костях и мягких тканях. В развитии ее имеют значение микротравма и нетренированность мышц, увеличение продукции субстанции Р, а также феномен увеличенного числа а2-адренергических рецепторов в мышцах, сосудах пальцев, слезных и слюнных железах, что проявляется мышечной болью из-за относительной ишемии, феноменом Рейно и др. Утомляемость и слабость при фибромиалгии вызваны не циркулирующими цитокинами, а нарушениями сна (альфа-дельта-сон). Утомляемость и генерализованная боль при фибромиалгии - неспецифические симптомы и встречаются при многих состояниях.
| Болезнь | Анамнез | Данные физикального обследовани | Лабораторные тесты |
Диффузныезаболевания соединительной ткани | |||
| Ювенилыный ревматоидныйартрит | Утренняя скованность Болив периферических суставах Утомляемость | Синовит | Ревматоидный фактор |
| Системная красная волчанка | Утомляемость Боль в периферическихсуставах, отек Феномен Рейно Головная боль Кожные изменения, серозит идр. | Кожные изменения | AHA ОзДНК, Sm; |
| Системная склеродермия | Феномен Рейно | Склеродермия Отечность кистейрук Патология околоногтевого валика при микроскопии | AHA, антицент-тромерные,Scl-70-антитела |
| Синдром Шегрена | Боль в периферических суставах,отек | Увеличение слюнных желе: | AHA, RO-, |
| Полимиозит | Мышечная слабость | Мышечная слабость | КФК,альдолаза, AHA |
| Ревматическая полимиал-гия/ГКА | Утренняя скованность Болив плече, тазобедренном суставе, конечностях и шее Головная боль | Болезненность по ходу височнойартерии с ГКА | Повышенная СОЭ Индикаторывоспаления Биопсия височной артерии при подозрении на ГКА |
| Серонегативнаяспондило-артропатия | |||
| Анкилозирующий спондилит | Утренняя скованность | Ограничение движений в шейноми поясничном отделах позвоночника | Рентгенограмма пояснично-крестцового сочленения |
| Колитический артрит | Боль в животе, диарея | Синовит периферических суставов | Колоноско-пия (рентгено-контрастныеисследования) |
| Другиезаболевания | |||
| Синдром сонного апноэ | Утомляемость | Без патологии | Исследование структуры сна |
| Гипотиреоз | Утомляемость | Увеличение щитовидной железы | Оценка функции щитовиднойжелезы |

Расположение 18 (9 пар) специфических болевых точек при фибромиалгии
По классификационным критериям фибромиалгии, необходимо обнаружить 11 из 18 болевых точек, которые должны располагаться и выше и ниже пояса. Они должны выявляться в течение 3 мес и более.
Болевые точки у детей с фибромиалгией более чувствительны к давлению, чем точки в тех же местах у здоровых детей и безболезненные (контрольные) точки у этого же пациента. Контрольные точки - участки тела, которые при надавливании безболезненны - располагаются в средней части лба, волярной поверхности средней трети предплечья, средней части передней поверхности бедра, ногте первого пальца кисти. При этом контрольные точки безболезненны у детей с фибромиалгией, в отличие от лиц, страдающих соматическими расстройствами.
Возникновение болей как в костях, так и в суставах ног у подростков может провоцироваться неадекватными и длительными физическими нагрузками. Ушибы, растяжения, реже вывихи и переломы, особенно у детей школьного возраста, регулярно занимающихся спортом, могут сопровождаться симптоматикой, "маскирующейся" под истинно суставной синдром. Например, продолжительный бег по твердой поверхности после длительного перерыва в тренировках, ходьба по глубокому снегу вызывают боли в различных отделах голеней. Причина их - растяжение и воспаление мышечно-сухожильных структур. Часто болевой синдром сопровождается отеком мышц и судорогами. Такое состояние называется "расколотая голень". Жалобы на "хлопок" в области сустава при травме колена могут быть признаком такой патологии, как травмы мениска, передней крестовидной связки, подвывих надколенника.
Перетренированностью при занятиях спортом (футбол, легкая атлетика) обусловлено возникновение пателлофсморального стресс-синдрома. Это состояние развивается при нарушении процесса разгибания неоднократно травмированного коленного сустава и характеризуется хроническим болевым синдромом. Необходимо дифференцировать эту патологию с хондромаляцией надколенника. Несуставными болями в локтевом суставе проявляется медиальный эпикондилит локтя. Он часто возникает в результате перенапряжения флексора-пронатора при подаче мяча при игре в регби, гольф ("локоть игрока в гольф"). При этом создается повышенная нагрузка на медиальную связку локтевого сустава, что может сопровождаться отрывом апофиза. Латеральный эпикондилит локтя носит название "локоть теннисиста" и проявляется возникновением болевых ощущений в области латерального над-мыщелка при проведении провокационной пробы - пациент сжимает кисть в кулак и удерживает ее в положении разгибания, в то время как врач пытается согнуть его кисть, придерживая предплечье.
К основным жалобам у пациентов с суставным синдромом также можно отнести жалобы на ограничение движений в пораженном суставе или суставах, утреннюю скованность, припухлость и изменение конфигурации сустава, наличие хруста, пощелкивания в нем при движении (крепитация), изменение походки. Под длительностью утренней скованности понимается время, которое необходимо больному ребенку, чтобы "разработать" сустав. При воспалительном поражении суставов продолжительность утренней скованности превышает 1 ч, в то время как невоспалительные состояния (артроз) могут сопровождаться непродолжительной, преходящей утренней скованностью, которая длится несколько десятков и менее минут. Гораздо реже встречаются жалобы на ощущение инородного, постороннего тела в суставе (суставная мышь) при синдроме аваскулярного некроза (рассекающий остеохондрит), при котором развивается локальный некроз суставного хряща и подлежащей костной ткани. Фрагмент некротизированной кости при этом отделяется и перемещается в полость сустава. В этих случаях боли в суставе сопровождаются периодическими блокадами сустава. Кроме того, важное значение имеют жалобы на мышечные боли (миалгии), боли в области связок и сухожилий. Покраснение пораженных суставов заставляет заподозрить септический артрит, острую ревматическую лихорадку (ревматизм), но иногда является признаком злокачественной опухоли.
К жалобам общего характера можно отнести повышение температуры тела, а также другие жалобы, отражающие наличие и степень выраженности синдрома токсикоза, такие как слабость, вялость, немотивированная капризность, недомогание, изменение поведения ребенка.
Семейный анамнез и сведения о наследственности пациента вносят свой вклад в правильную диагностику заболеваний костно-суставной системы, которые могут носить либо наследственный характер (синдром генерализованного экзостоза длинных трубчатых костей, метафизарная дисплазия, генерализованные хондродистрофии, синдром Элерса-Данлоса, синдром Марфана и др.), либо имеют наследственную предрасположенность (например, ювенильный ревматоидный артрит).
| Нозологическиеформы № по каталогу Мак-Кьюсика) | Марфаноидныйфенотип и другие основные клинические критерии диагностики |
| Синдром марфаноидной-гипермобильности | Гипермобильность суставов,повышенная эластичность и трофические нарушения кожи, пролапс митральногоклапана, аневризма аорты |
| Марфаноидный синдром с задержкойумственного развития | Задержка умственного развития |
| Марфаноидный синдром с краниостенозом | Краниостеноз, арахнодактилияс флексор-ной деформацией пальцев, поражения сердечно-сосудистой системы |
| Синдром врожденной кон-трактурнойарахнодакти-лии | Арахнодактилия, сгибательныеконтрактуры, эктопия хрусталика, пролабирование створок клапанов сердца,дилатация аорты, ротированные кзади ушные раковины |
| Синдром Маршалла | Выраженная миопия, катаракта,гипертело-ризм, седловидный нос, снижение слуха, задержка умственногоразвития. Мутация в гене Со1_Х1-а1-1р21 |
| Артроофтальмопатия наследственнаяпрогрессирующая (синдром Стиплера) | Миопия, прогрессирующийостеоартрит, ротолицевые аномалии развития, нарушения зрения. Выявлены4 нонсенс-мутации гена Со1а1,Со1Х1-а1-1р21 |
| Синдром Ашара | Брахицефалия, арахнодактилия,умеренная гипермобильность суставов, подвывих (вывих) хрусталика, микрогения |
| Эндокринная неоплазия множественная,типЗ | Медуллярный рак щитовиднойжелезы, невринома язычка, губ, феохромоцитома |
| Синдром Пайла | Метафизарная дисплазия |
| Синдром Мардена - Уокера | Блефарофимоз, множественныеконтрактуры суставов, арахнодактилия, гипотония мышц |
| Гомоцистинурия | Повышение содержания метионина,гомоцистина в моче и крови, дефицит цистатио-нинсинтетазы в печени |
| Синдром дупликации 9q34 | Лицевые дисморфии, врожденныеконтрактуры суставов, аномалии развития первых пальцев кистей и стоп,пороки развития внутренных органов |
| Синдром трисомии хромосомы8 (частота встречаемости 1:50 000) | Аномалии развития строениялица и опорно-двигательного аппарата, глубокие подошвенные и ладонныеборозды, снижение интеллекта |
При осмотре ребенка с подозрением на заболевание опорно-двигательного аппарата педиатр обращает внимание на состояние его костно-суставной системы в целом, оценивая при этом соответствие роста пациента его возрасту, пропорции тела, соотношение различных отделов и частей скелета (например, соотношение размеров головы и всего тела, конечностей и туловища, лицевой и мозговой частей черепа). Принимаются во внимание особенности статики и моторики ребенка (наличие хромоты, утиной походки, голубиной походки). Болевые ощущения в пораженном суставе могут приводить к так называемой щадящей хромоте. После общего осмотра врач переходит к более детальному осмотру отдельных частей тела. Определяются размеры и форма черепа, соотношение его лицевого и мозгового отделов. Изменения формы черепа могут носить самый различный характер. Например, подострое течение рахита сопровождается разрастанием остеоидной ткани костей черепа и формированием олимпийского лба, "квадратной" головы. Обязательно оценивается осанка ребенка. Для грудного отдела позвоночника в норме характерен кифоз, для поясничного - лордоз. Эти физиологические искривления максимально выражены у мальчиков и к 8-9 годам сглаживаются. Выявленное нарушение осанки в виде сутулости у девушек-подростков может быть результатом привычки сутулиться из-за излишней стеснительности при формировании молочных желез и сопровождаться болями в спине.
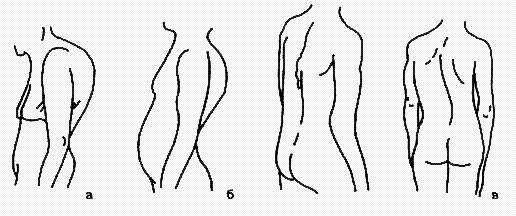
Изменения формы спины: а - сутулая; б - поясничный лордоз; в - сколиоз
Искривления позвоночника могут интерпретироваться как функциональные или анатомические. Функциональные встречаются при мышечном спазме или коротких ногах у ребенка. Анатомические же искривления бывают признаками врожденной или приобретенной патологии.
Поражение позвоночного столба встречается при синдроме Прадера-Вилли, болезни Шейерманна-May (ювенильный кифоз), рахите (нефиксированный кифоз, обусловленный слабостью связочно-мышечного аппарата), туберкулезном спондилите, травмах позвоночника. Следует отметить, что сколиоз - это всегда патология. К признакам, подтверждающим наличие сколиоза, относятся: видимая деформация остистых отростков позвонков; асимметрия плеч, лопаток и складок на талии, которые не исчезают в положении сидя; асимметрия параспиналь-ных мышц; чрезмерный грудной кифоз и деформации в сагиттальной плоскости. Лордоз почти всегда носит вторичный характер и обусловлен либо наклоном таза вперед, либо изменениями в тазобедренных суставах. При осмотре грудной клетки оцениваются ее форма, состояние реберного каркаса. Деформация грудной клетки в виде "груди сапожника", килевидной грудной клетки может встречаться при рахите или иметь врожденный характер. При оценке состояния конечностей ребенка определяются длина и соотношение их отделов (например, стопа-голень-бедро), форма ног и установка стопы (О-образная - варусная или Х-образная - вальгусная), наличие деформаций, состояние суставов, в том числе суставов кистей и стоп, форма и длина пальцев рук и ног. Так можно выявить арахнодактилию (длинные тонкие пальцы при синдроме Марфана), макродактилию (увеличение одного пальца, часто этот симптом может сопровождать нейрофиброматоз, сочетаться с патологией сосудов). Необходимо помнить, что у детей грудного возраста ноги имеют саблевидную форму, колени при этом повернуты несколько внутрь. К году или несколько позже ноги выпрямляются, к 7 годам приобретают обычную конфигурацию. Если указанное положение коленного сустава сохраняется в более старшем возрасте, особенно если оно имеет тенденцию к про-грессированию, то необходимо искать причину этого состояния. Визуально определяются такие характеристики суставов, как объем, симметричность, конфигурация. Несимметричность суставов часто бывает при укорочении одной из конечностей (гемиатрофия - недоразвитие конечности, гемигипертрофия - одностороннее увеличение конечности). Исключается наличие припухлости, то есть увеличения сустава в объеме при некоторой сглаженности его контуров (чаще это происходит за счет отека периартикулярных тканей или выпота в полость сустава), его деформации - стойкого и грубого изменения формы сустава (например, при наличии костных разрастаний), дефигурации сустава - неравномерного изменения конфигурации (за счет про-лиферативных или экссудативных процессов).
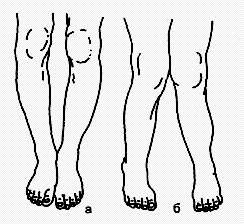
Изменения формы ног: а - варусная установка стопы; б - вальгусная установка стопы
Констатируется отсутствие или наличие изменений мягких тканей над пораженным суставом - бледности или гиперемии кожи, пигментации, свищей. Могут выявляться мышечная атрофия, ограничение подвижности сустава, вынужденное положение конечности, плоскостопие. Наличие у ребенка плоскостопия (отсутствие видимого продольного, поперечного сводов стопы), косолапости, высокого свода стопы ("полая" стопа"), варусной или вальгусной их установки нарушает рессорную функцию стоп и часто становится причиной упорных артралгий не только в области стоп, но и в коленных и тазобедренных суставах. С косолапостью могут сочетаться такие синдромы и заболевания, как детский церебральный паралич, артро-грипоз, опухоль головного мозга и т.д. Причиной же "полой" стопы, которая формируется на фоне мышечной контрактуры, чаще всего является неврологическая патология: полиомиелит, spina bifida, атрофия малоберцовых мышц. "Подошва рокера", или деформация по типу "персидской туфли", развивается при врожденном вертикальном положении таранной кости и очень часто сопровождает трисомию по 18-й паре хромосом. Проявляется вогнутой подошвой в виде лодки из-за того, что передний отдел стопы приподнят, а пятка обращена книзу.
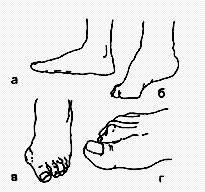
Изменения формы стопы: а - плоская стопа; б - высокая стопа; в, г - деформация пальцев стопы
К причинам, вызывающим у ребенка боли в стопе, наряду с множеством причин органического генеза можно отнести и такую, на первый взгляд банальную, как неправильно подобранная обувь.
| В возрасте 0 - 6 лет | В возрасте 6- 12 лет | В возрасте 12- 19 лет |
| Неправильно подобранная обувь Попадание инородного тела Скрытый перелом Остеомиелит Ювенильный ревматоидный артрит (если поражены другие суставы) Ревматизм (гипермобильная плоская стопа) | Неправильно подобранная обувь Попадание инородного тела Дополнительная ладьевидная кость Скрытый перелом Тарзальное соединение (перонеальное спастическое плоскостопие) Вросший ноготь Саркома Юинга (гипермобильная плоская стопа) | Неправильно подобранная обувь Попадание инородного тела Вросший ноготь Полая стопа Гипермобильная плоская стопа в сочетании с натянутым ахилловым сухожилием Подвывих голеностопного сустава Ударный перелом Синовиальная саркома |
Пальпаторно можно определить локальное повышение температуры над пораженным суставом (например, при ювенильном ревматоидном артрите) или ее понижение при наличии синдрома трофических нарушений, тромбозе сосудов. В норме температура кожных покровов над коленным суставом ниже, чем над большеберцовой костью. Кроме того, пальпация позволяет выявить наличие болезненности. Болезненность при пальпации в области сустава является лучшим показателем наличия у ребенка синовита. При обследовании детей применяется два вида пальпации:
а) поверхностная пальпация - прикладывание тыла кисти или легкое поглаживание кончиками пальцев области поражения; таким методом определяются температура, болезненность, наличие или отсутствие отечности сустава, костных изменений (например, экзостоза);
б) глубокая пальпация - позволяет выявить выпот в полости сустава, локальную болезненность, не обнаруженные при поверхностной пальпации. Пальпаторный метод помогает в обнаружении "рахитических четок" ("рахитического розария"), "браслеток", "нитей жемчуга", рахитических деформаций свода черепа и др. При глубокой пальпации целесообразно пользоваться "правилом большого пальца". При этом пальпация выполняется так, чтобы пальпаторное усилие вызывало побледнение ногтевого ложа большого пальца врача. Осторожно проводится глубокая пальпация при выраженной болезненности пораженного сустава или кости.
Очень важно исследование функции суставов при всех пассивных и активных их движениях (сгибание и разгибание, отведение, приведение, ротация). Пассивными называются движения, которые выполняет врач без помощи обследуемого ребенка, а активными - движения, которые выполняет сам ребенок. Явное несоответствие между объемом активных и пассивных движений позволяет думать о локализации патологического процесса в околосуставных тканях, в то время как одинаковое ограничение объема активных и пассивных движений характерно для собственно суставного патологического процесса. При обследовании можно определить как увеличение подвижности сустава (гипермобильность) - при синдроме Элерса-Данлоса, синдроме Марфана, синдроме Дауна, семейной гипермобильности суставов, так и ограничение его подвижности - при контрактурах, анкилозах, спастических парезах и параличах, врожденном вывихе бедра, юношеском эпифизиолизе головки тазобедренного сустава.
| Нозологическая форма, номерпо каталогу Мак-Кьюсика | Гипермобильность суставови другие основные диагностические критерии |
| Синдром семейной гипермобильностисуставов Синдром марфаноидной гипермобильностисуставов | Семейная форма разной степенивыраженности гипермобильности суставов. Иногда сочетается с гиперрастяжимостьюкожи Марфаноидный фенотип, повышеннаяэластичность и ломкость кожи, пролапс митрального клапана, аневризма аортыи др. |
| Синдром Ларсена | Врожденные вывихи крупныхсуставов, необычное лицо, седловидный нос, цилиндрические пальцы |
| Синдром ногтей-надко-ленника(М1М:161200) | Вывих и гипоплазия надколенника,ониходистрофия (ген локализован на 9q34) |
| Синдром семейной рецидивирующейдислокации надколенника | Гипермобильность суставов,рецидивы дислокации надколенника |
| Синдром гидроцефалии, высокорослости,гипермобильности суставов и кифосколиоза | Гидроцефалия, высокий рост,тораколюмбальный кифоз, признаки пролабирования клапанов сердца без выраженнойрегургитации |
| Прогероидная форма синдромаЭлерса - Данлоса | Преждевременное старение,гиперрастяжимость и хрупкость кожи. |
В норме у детей в возрасте от 7 до 14 лет угол сгибания в локтевом суставе - до 143°, в коленном - до 150°, в тазобедренном суставе - до 146°, но при этом необходимо учитывать, что пределы движений в различных суставах значительно варьируют в зависимости от пола, возраста ребенка, его конституции и возможной тренированности обследуемых суставов. На практике применяется несколько простых тестов, позволяющих диагностировать разболтанность суставов - переразгибание в локтевом и коленном суставах (более чем на 10°), разгибание первого пальца кисти до его касания передней поверхности предплечья, сгибание ребенком туловища со свободным касанием ладонями пола, разгибание пальцев кисти, когда ось пальцев становится параллельной оси предплечья, дорсальное сгибание стопы более чем на 20° от прямого угла между дорсальной поверхностью стопы и передней поверхностью голени. Для постановки диагноза синдрома гипермобильности суставов необходимо наличие по крайней мере 3 критериев. Кроме того, при патологических состояниях, сопровождающихся слабостью соединительной ткани, наблюдается положительный симптом Горлина. Он считается положительным, если обследуемый может коснуться языком кончика носа.
Иногда диагностике поражения различных суставов помогает проведение других специальных проб. Ротационная проба - пассивное выполнение ребенком в полном объеме наружной ротации плеча - позволяет врачу усомниться в наличии патологии плечелопаточного сустава. При подозрении на поражение тазобедренного сустава проводятся проба "перекатывания полена" и проба Тренделенбурга. Проба "перекатывания полена" выполняется в положении разгибания ноги. Врач, захватив бедро и голень ребенка, вращает их кнаружи. Тазобедренный сустав при этом является точкой вращения. Если возникает ограничение амплитуды внутренней и наружной ротации ноги из-за боли в паховой области, это подтверждает патологию непосредственно тазобедренного сустава. В норме у ребенка, стоящего на одной ноге, сокращение средней ягодичной мышцы на стороне несущей нагрузку ноги приводит к подъему противоположной половины таза. Заподозрить патологию тазобедренного сустава, при которой развивается слабость средней ягодичной мышцы, можно в том случае, если данного подъема не происходит (положительная проба Тренделенбурга). Наличие выпота в полости коленного сустава подтверждается положительным симптомом баллотирования. При проверке симптома баллотирования надколенника область, расположенная выше надколенника, сдавливается врачом спереди, что вызывает перемещение выпотной жидкости в пространство ниже его и создает впечатление "плавающего" надколенника. Постукивание по надколеннику кончиками пальцев приводит к "ударам" его о мыщелки бедренной кости, что и расценивается как положительный симптом баллотирования. Определить повреждение нижней поверхности надколенника (например, при остеоартрозе) можно в результате проведения пробы бедренно-надколенникового сдавления. Ребенка просят разогнуть коленный сустав, находящийся в состоянии сгибания. При этом врач надавливает на надколенник в направлении к мыщелкам бедренной кости. Если при движении надколенника проксимально по поверхности кости возникает боль, проба считается положительной.
При исследовании костно-суставной системы можно обнаружить признаки врожденных дисплазий суставов и костей (например, при мукополисахаридозах).
Наряду с таким симптомом, как артралгия, выделяются симптомокомплексы артрита, артропатии и артроза.
| Главная страница |
|